Cancro del polmone
Il cancro del polmone è un tumore della trachea, delle vie aeree (bronchi) o degli alveoli. Questa pagina descrive in particolare i due tipi di cancro del polmone più diffusi.
Content Table
I due tipi di cancro del polmone principali sono
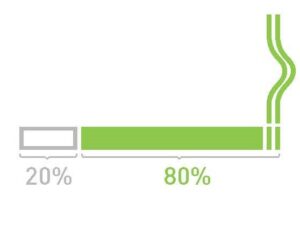
Cancro del polmone non a piccole cellule (NSCLC), che in genere rappresenta l’80% dei casi di cancro al polmone (80 su 100). Le forme più comuni di NSCLC sono l’adenocarcinoma e il carcinoma a cellule squamose. Nella scheda informativa sono trattate forme più rare di cancro del polmone.
Cancro del polmone a piccole cellule (SCLC). Circa 20 casi di cancro del polmone su 100 sono SCLC.
Le informazioni sul mesotelioma sono incluse in un’altra pagina. Si tratta di un tipo di cancro che si sviluppa nel rivestimento dei polmoni ed è in genere causato dall’inalazione di polvere di amianto. Ulteriori informazioni sul mesotelioma e altre malattie polmonari professionali.
Esistono altri sottotipi di cancro del polmone che non si verificano molto spesso e che per questo sono considerati “rari”.
Fattori di rischio
Sebbene il fumo sia collegato a oltre l’80% di tutti i casi di cancro del polmone, anche le persone che non hanno mai fumato o che non sono mai state esposte al fumo passivo possono sviluppare il cancro del polmone. Approfondisca i fattori di rischio legati al fumo e al fumo passivo facendo riferimento alle nostre risorse informative.
Altre cause includono l’esposizione:
- All’inquinamento atmosferico (inclusi i gas di scarico dei motori diesel)
- Ad amianto, polvere di legno, fumi di saldatura, arsenico, metalli industriali (per esempio berillio e cromo) sul posto di lavoro
- All’inquinamento dell’aria negli ambienti chiusi (radon, fumo di carbone)
Potrebbero esserci altre cause, ed è probabile che in futuro ne vengano scoperte altre ancora. Possono essere a maggior rischio di sviluppare il cancro al polmone anche coloro che soffrono delle seguenti condizioni:
- Broncopneumopatia cronica ostruttiva (BPCO) ed enfisema
- Fibrosi polmonare
- Cancro del collo e della testa e dell’esofago (che condividono gli stessi fattori di rischio come il fumo)
- Linfoma o cancro della mammella (trattati con radioterapia toracica)
- Riceventi di trapianto polmonare
- I geni possono svolgere un ruolo in alcuni cancri del polmone. Se in famiglia ha una storia di cancro del polmone, può avere maggiori probabilità di sviluppare la patologia, ma non è lo stesso per tutti.
Sintomi
I segni e i sintomi più comuni del cancro al polmone sono:
- Tosse cronica (che si protrae per più di 3 settimane)
- Tosse con presenza di sangue nell’espettorato
- Perdita di peso immotivata
- Mancanza di fiato immotivata
- Mancanza di appetito
- Affaticamento
- Dolore al torace
- Dolore alle ossa
- Dolore alle spalle
- Gonfiore al collo
- Debolezza muscolare
- Raucedine (voce debole, roca o flebile)
- Stridore (rantolo acuto dovuto a un’ostruzione delle vie aeree)
- Ippocratismo digitale (gonfiore delle dita delle mani e dei piedi)
Spesso i sintomi precoci non vengono riconosciuti, in quanto sono collegati ad altre condizioni comuni. Alcune persone non presentano alcun sintomo. Se il cancro del polmone viene rilevato nelle fasi iniziali, il numero di opzioni di trattamento disponibili è maggiore. In caso di dubbi, consulti il suo medico, in particolare se è un soggetto ad alto rischio. Veda la sezione “Fattori di rischio”.
Screening del cancro del polmone
Lo screening del cancro del polmone è l’insieme dei test eseguiti per rilevare la malattia in una fase iniziale, prima che compaiano i sintomi.
Diagnosi
“Quando si riceve la notizia della diagnosi di cancro al polmone, assimilare qualsiasi altra informazione risulta quasi impossibile. È bene che vi facciate accompagnare da qualcun altro, per esempio da chi vi assiste, che sarà le vostre orecchie.“
Dan, Irlanda, assistente domiciliare
In generale, il processo di diagnosi del cancro del polmone è il seguente: Radiografia e tomografia computerizzata (TC) del torace per accertare la presenza del tumore. In questo esame, il corpo viene sottoposto a raggi X da diverse angolazioni prima che un computer componga un’immagine dettagliata. Il medico può confermare la diagnosi di cancro prelevando alcuni campioni di cellule dal tumore per sottoporli a biopsia.
È possibile eseguire una biopsia in vari modi. Nella maggior parte dei casi, si tratta di procedure ambulatoriali (al termine delle quali non è necessario trattenere il paziente per la notte):
- Broncoscopia: esame dei polmoni con un dispositivo composto da un tubo flessibile con una videocamera all’estremità (broncoscopio). Il tubo viene inserito attraverso il naso o la bocca. Verranno somministrati un sedativo per favorire il rilassamento e uno spray per intorpidire la gola. Per ulteriori informazioni, veda la scheda informativa sulla broncoscopia.
- Ecografia endobronchiale (EBUS): simile a una broncoscopia. Il broncoscopio è dotato di una piccola sonda ecografica che guida il medico nell’area esatta in cui prelevare un campione. Si tratta in genere dell’area posta tra i due polmoni dove risiedono le ghiandole (chiamata mediastino).
- Biopsia TC-guidata (il paziente viene sottoposto a scansione TC e le immagini radiografiche guidano il medico all’area esatta).
- Biopsia eco-guidata (il medico utilizza un dispositivo a ultrasuoni per identificare l’area esatta e inserirvi un ago per eseguire la biopsia. Viene utilizzato un anestetico locale per intorpidire l’area in cui verrà inserito l’ago)
- Chirurgia: un chirurgo esegue una biopsia generalmente nel modo meno invasivo possibile utilizzando un toracoscopio, praticando un’incisione tradizionale o ricorrendo a un robot. La procedura viene eseguita in anestesia generale e un tubo toracico rimane in posizione per alcune ore o, in alcuni casi giorni, per riespandere il polmone.
È possibile eseguire una biopsia in vari modi. Nella maggior parte dei casi, si tratta di procedure ambulatoriali (al termine delle quali non è necessario trattenere il paziente per la notte):
Se il medico accerta la presenza di un cancro del polmone, richiederà alcuni esami per verificarne la diffusione. I test di stadiazione forniscono informazioni utili sull’area migliore da cui prelevare un campione di tessuto. Lo stadio del cancro del polmone è uno dei fattori che aiuteranno i medici a individuare l’opzione di trattamento migliore nel caso specifico. Questo processo è definito stadiazione e potrebbe richiedere una tomografia a emissione di positroni (PET). Si tratta di una scansione TC combinata a una PET, con l’iniezione di una piccola quantità di colorante radioattivo nelle vene per evidenziare qualsiasi anomalia dei tessuti. Potrebbero anche essere necessarie ulteriori scansioni TC dell’area dello stomaco (addome) e del cervello e una scintigrafia ossea, a seconda della disponibilità dei test. In alcune rare occasioni, il medico potrebbe suggerire una biopsia dei linfonodi ascellari e del collo.
Il medico sarà in grado di fornirle informazioni in merito allo stadio del cancro basandosi sulle dimensioni del tumore, sull’eventuale diffusione ai linfonodi/ghiandole o sulla presenza di metastasi. Il processo di stadiazione viene anche indicato con l’acronimo TNM (tumore, nodi, metastasi).
Scoprire di avere un cancro al polmone può essere devastante. Molte persone affette da cancro al polmone affermano che spesso riuscire a parlare con qualcuno di esterno alla famiglia, un consulente o uno psicologo, per esempio, può essere d’aiuto. Se ritiene che potrebbe trarre beneficio da questo tipo di sostegno, discuta con il Suo medico dei servizi disponibili. Per ulteriori informazioni al riguardo, consulti la sezione “Sensazioni”.
Prognosi
Il cancro del polmone è una patologia grave. Negli ultimi anni è aumentato il numero delle opzioni di trattamento disponibili e si sta facendo molto per aiutare le persone a vivere più a lungo e con una migliore qualità della vita. La maggior parte delle informazioni sulla prognosi viene espressa in termini di “tasso di sopravvivenza a 5 anni”. Questo termine viene usato spesso dagli operatori sanitari e si riferisce al numero di persone che hanno vissuto almeno altri 5 anni dopo aver ricevuto una diagnosi di questo tipo di cancro del polmone.
È importante ricordare che siamo tutti diversi e che il Suo tumore potrebbe non rispondere al trattamento allo stesso modo del tumore di un’altra persona. Le statistiche non riflettono necessariamente come andranno le cose. Le consigliamo di considerare la sua prognosi come una guida e di discuterne con il suo medico.
“Non badate solo alle statistiche. Non siete un numero. È molto importante controbilanciare tutte le informazioni negative visitando siti internet in grado di infondervi positività e darvi speranza.“
Tom, Regno Unito, persona affetta da cancro al polmone
Trattamento
“È molto importante dare a tutti la speranza nel momento in cui ricevono questo tipo di diagnosi perché la ricerca ci offre continuamente nuovi trattamenti. Il trattamento che sto seguendo non era disponibile tre anni fa e ora può dirsi sorpassato, per questo è importante non perdere la speranza”.
Tom, Regno Unito, affetto da cancro del polmone
Esistono diversi tipi di cancro del polmone e ognuno richiede una serie di trattamenti diversi. Il piano di trattamento sarà basato sul tipo e sullo stadio del cancro del polmone, sullo stato di salute generale e sulle preferenze personali. I trattamenti possono essere finalizzati a curare il tumore (trattamenti curativi) oppure ad aiutare il paziente a vivere più a lungo e con una migliore qualità della vita (trattamenti palliativi).
-
Team multidisciplinari
In alcuni Paesi europei, la decisione se procedere o meno al trattamento e la scelta del tipo di trattamento vengono prese da un gruppo di specialisti del campo, chiamato team multidisciplinare (MDT, multidisciplinary team). Un MDT include in genere:
- Un pneumologo (specializzato nel polmone e nell’apparato respiratorio)
- Un chirurgo toracico
- Un oncologo
- Un oncologo radioterapista
- Un radioterapista
- Un patologo (medico che esaminerà la biopsia e stabilirà il tipo di cancro)
- Un radiologo (specializzato in imaging polmonare)
- Uno specialista in medicina nucleare (specializzato nella refertazione di TC PET)
- Un biologo molecolare
- Un medico palliativista (specializzato nell’assistenza a persone con dolore e disabilità causati dal cancro del polmone)
- Uno psicologo
- Un infermiere (specializzato in cancro del polmone)
Gli MDT sono sempre più comuni nel trattamento del cancro del polmone. Tuttavia, in alcuni Paesi, non includono tutti gli esperti elencati qui. Se è seguito da un MDT, uno o due operatori sanitari saranno i suoi principali punti di contatto, mentre altri operatori sanitari le impartiranno trattamenti specifici.
In molti Paesi la decisione se procedere o meno al trattamento viene presa da un singolo medico, in genere il pneumologo, lo specialista dell’apparato respiratorio o il chirurgo toracico.
-
Intervento chirurgico
Se è in grado di sostenere un intervento chirurgico e il tumore non si è ancora diffuso oltre i polmoni, le potrebbe essere proposto un intervento chirurgico per la rimozione del tumore.
La chirurgia viene utilizzata principalmente per trattare il cancro del polmone non a piccole cellule (NSCLC) a una fase iniziale. Tuttavia, se le viene diagnosticato un cancro del polmone a piccole cellule (SCLC) a uno stadio molto precoce che non si è ancora diffuso, alcuni medici potrebbero prospettarle l’intervento chirurgico. Se il cancro si è già diffuso, è improbabile che la chirurgia sia il trattamento appropriato.
I polmoni sono costituiti da diverse sezioni dette “lobi”, tre nel polmone destro e due nel polmone sinistro. L’intervento abituale per il cancro del polmone è chiamato “lobectomia”. Il chirurgo rimuoverà completamente la parte del polmone (lobo) che contiene il tumore nonché le ghiandole intorno al polmone (linfonodi) a cui il cancro può diffondersi. In alcuni casi, rimuoverà una piccola parte di un lobo, operazione detta “segmentectomia” o “resezione a cuneo”. In rari casi, viene rimosso l’intero polmone (pneumonectomia). L’entità della resezione dipende dalle dimensioni del tumore, dai test respiratori eseguiti prima dell’intervento chirurgico, dal performance status (PS) di una persona e dallo stato di salute generale.
Le verranno somministrati dei farmaci (anestesia generale) per indurle il sonno per tutta la durata dell’intervento e al termine le verranno somministrati antidolorifici.
Prima dell’intervento chirurgico, potrebbero sottoporla a un ciclo di chemioterapia, immunoterapia o terapia orale per ridurre il più possibile il tumore prima dell’operazione in modo da agevolare la rimozione chirurgica. Talvolta, le verrà anche prescritta la radioterapia prima dell’intervento chirurgico.
Sono state sviluppate nuove tecniche chirurgiche per la rimozione del tumore. Si tratta di tecniche meno invasive, ovvero che recano meno danni ai tessuti durante l’intervento chirurgico. È incluso un tipo di chirurgia laparoscopica, nota come chirurgia toracica video-assistita (VATS), che prevede l’inserimento di una piccola videocamera e di strumenti attraverso piccoli tagli praticati nel torace per guidare il chirurgo durante l’operazione. Il tempo di recupero per la chirurgia laparoscopica è più breve, quindi è un’opzione per molte persone.
Alcuni centri propongono la chirurgia robotica che prevede l’inserimento di una piccola videocamera e di più strumenti attraverso diversi piccoli tagli praticati nel torace che vengono gestiti da un dispositivo robotico, a sua volta guidato dal chirurgo. In questo caso, il chirurgo non ha alcun contatto diretto con il torace, ma gestisce l’operazione attraverso il dispositivo robotico. Questo approccio non è ancora uno standard terapeutico, ma può essere offerto da alcuni centri.
La chirurgia non è sempre l’opzione migliore per tutti. Spesso, a seconda della posizione del tumore e dello stadio, potrebbe essere preferibile trattare il cancro del polmone con una terapia sistemica (chemioterapia, immunoterapia, agenti mirati o combinazioni). Il suo medico le illustrerà le opzioni di trattamento migliori per il suo caso specifico.
-
Chemioterapia
La chemioterapia (chemio) consiste nella somministrazione di farmaci per curare il cancro. Ha lo scopo di rallentare la crescita del tumore e di uccidere le cellule tumorali in altre parti del corpo.
I farmaci possono essere somministrati a intervalli di tempo diversi e iniettati direttamente in vena o attraverso una flebo o una pompa per via endovenosa. Alcuni vengono anche somministrati per via orale, sotto forma di compresse. In genere riceverà la chemioterapia in regime ambulatoriale in ospedale ogni 3 o 4 settimane.
La maggior parte dei farmaci chemioterapici provoca effetti collaterali e nausea e malessere sono i più comuni. Per alleviare questi effetti le verranno somministrati farmaci anti-emetici. Altri effetti collaterali possono includere perdita di capelli (che ricresceranno dopo la fine del trattamento), stanchezza, inappetenza o alterazioni nella percezione del gusto. Sono disponibili farmaci anche per questi effetti collaterali.
Gli effetti collaterali della chemioterapia variano da persona a persona, per questo è difficile dirle come si sentirà. Durante il trattamento, molte persone sono in grado di continuare con le loro normali attività.
Come per la chirurgia, anche per la chemioterapia i pazienti con tipi di cancro del polmone diversi rispondono in modo diverso.
Migliorando la conoscenza della biologia del cancro del polmone, gli esperti sono stati in grado di sviluppare nuovi farmaci specifici dei diversi tipi di cancro. Sono le cosiddette terapie biologiche o terapie mirate.
A seconda del tipo di cancro del polmone, si potranno eseguire ulteriori test sul materiale bioptico per stabilire se una terapia mirata specifica possa essere efficace.
-
Terapie mirate e immunoterapie
Le terapie mirate per tipi di cancro del polmone specifici sono disponibili sotto forma di compresse, ad esempio gli inibitori del recettore del fattore di crescita epidermico (EGFR) o gli inibitori della chinasi del linfoma anaplastico (ALK). Questi farmaci esercitano la loro azione bloccando la crescita delle cellule tumorali e possono controllarla a lungo. Potrà assumere le compresse a casa, evitando così di recarsi in ospedale come dovrebbe fare per la chemioterapia o la radioterapia. Le terapie mirate tendono ad avere meno effetti collaterali rispetto ad altri tipi di trattamento.
Non tutti trarranno beneficio dalle terapie mirate e questo dipende dal tipo di tumore. L’accesso a questi farmaci può anche dipendere dai protocolli previsti nel suo Paese per il trattamento del cancro del polmone e dai finanziamenti dei sistemi sanitari nazionali.
L’immunoterapia (un tipo di terapia biologica) è un approccio terapeutico che agisce migliorando il sistema immunitario naturale per combattere i tumori.
Per scoprire se il suo tipo di cancro del polmone possa essere trattato con una terapia mirata, dovrà sottoporsi a un test diagnostico molecolare. Questi test esaminano i marcatori biologici in un campione di tessuto tumorale e permettono di ottenere ulteriori informazioni sull’efficacia di un determinato farmaco o trattamento mirato per il suo caso specifico. Per la scelta della terapia migliore in determinati casi può anche essere usata una biopsia liquida che esamina le alterazioni molecolari nel sangue.
Questo test può essere eseguito al momento della diagnosi o in una fase successiva del trattamento. Si rivolga al suo specialista per capire se i test molecolari sono un’opzione percorribile.
-
Radioterapia
La radioterapia può essere proposta come trattamento autonomo, dopo l’intervento chirurgico o in combinazione con la chemioterapia. Esistono molte forme diverse di radioterapia, basate su tecniche, dosi e tempi diversi.
Se il tumore è a uno stadio iniziale e l’intervento chirurgico non è un’opzione (la funzionalità polmonare è compromessa o altre patologie aumentano il rischio dell’intervento), potrebbe venire proposta una tecnica radioterapica all’avanguardia chiamata SABR (radioterapia ablativa stereotassica, stereotactic ablative radiotherapy). Quasi tanto efficace quanto la chirurgia, riduce anche il danno causato alle aree circostanti il tumore.
La radioterapia utilizza raggi X ad alta energia per distruggere le cellule tumorali. In genere si riceve questo trattamento ogni giorno, 5 giorni alla settimana, per circa 6 settimane.
Non richiede anestesia e il paziente deve rimanere sdraiato su un tavolo mentre la macchina che emana la radiazione (un acceleratore lineare) si muove intorno a diverse angolazioni.
Gli effetti collaterali a breve termine possono includere infiammazione cutanea (gonfiore e indolenzimento), mal di gola e difficoltà a deglutire, tosse e respiro affannoso. La maggior parte delle persone non ha effetti collaterali a lungo termine, anche se alcune possono soffrire di gonfiore e di dolore ai polmoni (polmonite da radiazioni), condizioni trattate con steroidi.
Se ha subito un intervento chirurgico per rimuovere il tumore, potrebbe anche ricevere la radioterapia come trattamento aggiuntivo dopo l’intervento per assicurare la distruzione di eventuali cellule tumorali rimanenti.
Talvolta, la radioterapia viene prescritta anche per alleviare determinati sintomi, come le ostruzioni nella trachea, per migliorare la respirazione. Questo tipo di radioterapia è il tipo più comune e non è così mirato come altre forme di radioterapia. Viene in genere proposto come trattamento autonomo o in combinazione con la chemioterapia. In alcuni casi, la radioterapia potrebbe essere indicata per trattare aree esterne ai polmoni, come il cervello o le ossa, se la malattia si è diffusa.
-
Cure palliative
Le cure palliative (chiamate anche cure di supporto) sono finalizzare a migliorare la qualità della vita delle persone affette da malattie gravi come il cancro del polmone e dei loro familiari.
Le cure palliative non curano la condizione, ma possono ridurre e trattare i sintomi e gli effetti collaterali che si sono manifestati. Vengono proposte insieme ad altri trattamenti.
Talvolta, le cure palliative possono essere minimamente invasive, incluso il trattamento delle ostruzioni delle vie aeree con stent o laser utilizzando un broncoscopio.
L’accesso ai servizi di cure palliative può aiutare le persone affette dal cancro del polmone a vivere la propria vita nel miglior modo possibile.
Le cure palliative sono accessibili in qualsiasi fase, dalla diagnosi in poi, e possono dare sollievo dal dolore, dalla nausea e da altri sintomi, oltre a offrire supporto e conforto ai pazienti oncologici. Mirano a prendersi cura delle necessità fisiche, emotive e spirituali delle persone nel miglior modo possibile.
Le cure palliative possono essere impartite in molti contesti, come ospedali, comunità o hospice. Scoprire il tipo di servizio di cure palliative è può aiutarla a prendere decisioni sul tipo di cure che desidera ricevere ora e in futuro.
Ne parli con uno dei medici che la seguono. Ponga domande ed esponga eventuali timori sul presente e il futuro. Può anche parlarne con amici e familiari. Se sanno come si sente, sapranno offrirle un sostegno migliore.
“Il day hospice mi ha aiutato enormemente con il mio respiro affannoso e anche il dolore è meno intenso. Parlare con l’infermiera del servizio di cure palliative mi ha aiutato a capire che ho ancora molta vita dentro di me e che voglio vivere ogni giorno che verrà”.
Mary, Irlanda, affetta da cancro del polmone
Sperimentazioni cliniche
Le sperimentazioni cliniche sono una forma di ricerca volta a valutare l’efficacia dei farmaci su persone diverse. Spesso includono potenziali nuovi trattamenti e possono essere una forma di trattamento, soprattutto quando altri trattamenti convenzionali non sono un’opzione.
In Europa sono in corso molti studi clinici sul cancro del polmone. Si rivolga ai medici che l’hanno in cura per scoprire di più sulla partecipazione a una sperimentazione. Troverà maggiori informazioni nei link sottostanti:
Ulteriori informazioni sul gruppo consultivo di pazienti affetti da cancro del polmone dell'ELF (ELF Lung Cancer Patient Advisory Group)
Se ha esperienza con il cancro del polmone e desidera contribuire a migliorare la diagnosi, il trattamento e le cure, scopra di più sul gruppo consultivo di pazienti affetti da cancro del polmone e su come partecipare.
Ulteriori informazioniVivere con il cancro al polmone
“Ho preso le distanze dalle mie emozioni: l’ansia c’era, certo, ma non l’ho fatta prevalere. Dal punto di vista emotivo ero come sospesa, congelata, concentrata su quello che andava fatto. Non ho pianto. Sentivo che, se avessi cominciato, non sarei più riuscita a fermarmi.”
Margaret, Regno Unito, persona affetta da cancro al polmone
Sentimenti
La convivenza con il cancro al polmone può avere effetti sulle emozioni, oltre che sul fisico. Potrebbe capitarle di provare sensazioni negative, confuse, sconvolgenti.
È importante che ricordi che non è da solo/a nella battaglia contro il cancro. Per le persone nella Sua condizione esistono tanti gruppi di supporto, online e in persona, dove è possibile raccontare la propria esperienza con il cancro al polmone e ascoltare quelle degli altri, fino a costruirsi il proprio gruppo di sostegno. Consulti la sezione di supporto sul sito internet dedicato alle priorità dei pazienti affetti da cancro al polmone.
Potrebbe trovare utile raccontare come si sente ai Suoi amici e familiari. Si tratta di un momento difficile anche per loro, e i loro sentimenti potrebbero essere simili ai Suoi, oppure diversi.
Potrebbe essere utile anche parlare con un consulente o uno psicologo per ricevere aiuto nella gestione delle emozioni, in quanto talvolta è più facile parlare con un estraneo, oppure non ci sono amici o familiari vicini in grado di fornire il loro sostegno. Un consulente o uno psicologo le fornirà uno spazio in cui parlare e riflettere su come si sente.
Chieda al Suo medico di fornirle qualche consiglio sul modo migliore di gestire le Sue emozioni e sulle possibilità di accesso al sostegno psicologico.
“Il cancro è una malattia con la quale talvolta si impara a convivere, e che talvolta si riesce anche a superare. Credo che un atteggiamento positivo rispetto al trattamento e la fiducia nel proprio medico possano fare miracoli.”
Natalia, Polonia, persona affetta da cancro al polmone
“Godetevi ogni singolo giorno. Lavoravo sempre troppo; adesso sono costretto a rallentare perché mi sento affaticato, ma in questo modo ho l’opportunità di trascorrere più tempo con la mia famiglia. So che il mio livello di energia può calare improvvisamente, perciò sono consapevole di dovermi ritagliare dei momenti di riposo nel corso della giornata.”
Tom, Regno Unito, persona affetta da cancro al polmone
Sia le persone che hanno sofferto di cancro al polmone sia gli operatori sanitari consigliano di impegnarsi il più possibile a condurre la stessa vita di sempre, dopo la diagnosi o durante il trattamento. Ci sono vari accorgimenti da adottare per aiutarsi giorno dopo giorno:
Smettere di fumare
Se le è stato diagnosticato il cancro del polmone e fuma, smettere di fumare può migliorare la prognosi e la qualità della vita.
Seguire una dieta salutare
Cerchi di seguire un’alimentazione che la aiuti a mantenere un peso salutare e le fornisca tutti i nutrienti di cui il Suo organismo ha bisogno (proteine, frutta e verdura). Potrebbe rendersi conto che alcuni alimenti amplificano gli effetti collaterali del trattamento: in tal caso, cerchi di evitarli. Consulti il Suo operatore sanitario se ha bisogno di consigli in merito.
Praticare esercizio fisico
È stato dimostrato che l’attività fisica produce effetti molto positivi sui pazienti affetti da cancro al polmone a qualunque stadio. Cerchi di essere il più attivo/a possibile ogni volta che può, per esempio raggiungendo i negozi a piedi invece che in auto, dedicandosi allo yoga o al nuoto. Il Suo medico saprà aiutarla a sviluppare un programma di allenamento su misura per Lei.
Fare ciò che si ama di più
Cerchi di continuare a fare ciò che ama, per esempio fare shopping, andare a trovare gli amici, viaggiare. L’obiettivo di tutto ciò è mantenere la Sua vita il più normale possibile e tenere a bada lo stress.
Riabilitazione polmonare
Specialmente se soffre di altri problemi polmonari, potrebbe esserle proposto di seguire un programma di riabilitazione polmonare per migliorare la Sua forza fisica e ridurre l’impatto dei sintomi sulla Sua vita.
La riabilitazione polmonare è un tipo di trattamento che mira alla riduzione dell’impatto fisico ed emotivo di una condizione polmonare sulla vita della persona. Si tratta di un programma personalizzato che combina l’allenamento fisico con interventi educativi volti ad aiutare le persone a mantenersi il più in salute possibile. Ulteriori informazioni sulla riabilitazione polmonare sono disponibili nel nostro foglio informativo sul sito internet dell’ELF.
Esistono evidenze a sostegno del fatto che il ricorso alla riabilitazione polmonare in seguito alla chirurgia sia possibile ed efficace per il trattamento delle persone affette da cancro al polmone. La riabilitazione polmonare può contribuire a ridurre l’affaticamento e consentire di svolgere più esercizio fisico. Potrebbe aver bisogno anche di affrontare questioni pratiche relative al lavoro, alle finanze e alle attività sociali. Stilare un elenco delle domande da porre al Suo medico o specialista può aiutarla a gestire tutto questo e a scoprire di che tipo di supporto potrebbe usufruire.
Affrontare le questioni pratiche
Potrebbe anche essere necessario affrontare questioni pratiche relative al lavoro, alle finanze e alle attività sociali.
Preparare un elenco delle domande da porre al medico o allo specialista può aiutare a gestire questi aspetti e a scoprire quale forma di supporto può esserle disponibile.
“Il mio equilibrio vita-lavoro è diventato di gran lunga più importante. Sono molto fortunato in quanto adesso lavoro part-time e posso trascorrere molto più tempo con la mia famiglia. Ci sono sempre le bollette da pagare, ma credo di aver trovato un buon compromesso.”
Tom, Regno Unito, persona affetta da cancro al polmone
Storie di pazienti
Ascoltare i pazienti affetti da cancro del polmone mentre discutono di diversi aspetti, dagli studi clinici allo screening del cancro del polmone.
Esperienze dei pazientiMiti sul cancro del polmone
Con così tante informazioni su Internet, a volte è difficile trovare la verità. Ecco 5 miti sul cancro del polmone che abbiamo sfatato.
"La diagnosi di cancro del polmone è come una sentenza di morte"
I progressi nella ricerca sono sfociati in nuovi trattamenti e hanno contribuito ad aumentare la durata della vita delle persone affette da questa patologia.
La durata della vita di una persona dipende da molti fattori.
Se il cancro viene diagnosticato in uno stadio iniziale, può essere curabile o comunque trattabile con buoni tassi di risposta.
"Solo chi fuma può ammalarsi di cancro del polmone"
Sebbene il fumo sia il fattore di rischio maggiore per il cancro, non tutte le persone che sviluppano il cancro del polmone sono state fumatrici.
L’esposizione al fumo passivo e ad altre sostanze come l’inquinamento atmosferico (compreso il radon) aumentano il rischio.
Il numero di persone che hanno sviluppato il cancro del polmone e non hanno fumato varia da uno studio a un altro, con cifre che vanno dal 10% al 28% come in uno studio recente.
"I test molecolari non sono adatti al mio tipo di cancro del polmone"
I test molecolari possono aiutare a scoprire di più sul tipo di tumore sviluppato e a individuare il trattamento più efficace, ad esempio le terapie mirate.
Nel caso del cancro del polmone non a piccole cellule (NSCLC), è molto probabile che vengano consigliati i test molecolari. Talvolta, vi è un motivo se i test molecolari non vengono consigliati, pertanto si rivolga al suo medico per avere spiegazioni in merito.
"È solo tosse, perché dovrei preoccuparmi?"
I primi segni di cancro del polmone sono la tosse che non passa e il respiro affannoso. Se si soffre di una tosse cronica (che dura per più di 3 settimane), è bene approfondire.
"Sono troppo giovane per ammalarmi di cancro del polmone"
Il cancro del polmone è più comune nelle persone anziane (tra i 60 e i 70 anni), ma può svilupparsi anche in persone più giovani e viene diagnosticato in persone di tutte le età, ad esempio i tumori carcinoidi possono colpire i giovani.
Risorse utili
Scopra quali risorse correlate al cancro del polmone, tra cui linee guida cliniche, strumenti di supporto decisionali e gruppi di pazienti, risorse e forum, sono disponibili nel suo Paese.



