Zaburzenia oddychania w czasie snu
Termin „zaburzenia oddychania w czasie snu” oznacza szereg stanów, które prowadzą do nieprawidłowego oddychania w trakcie snu. Najczęstszym z nich jest bezdech senny. Bezdech oznacza tymczasowe wstrzymanie oddychania. Mimo iż istnieją różne rodzaje bezdechu, termin „bezdech senny” dotyczy zwykle zespół obturacyjnego bezdechu sennego (OSAS), w przypadku którego pacjent nagle nie może oddychać z powodu tymczasowego zablokowania dróg oddechowych na odcinku gardłowym. U pacjentów z OSAS może występować to setki razy w czasie snu nocnego.
Objawy
Kiedy śpimy nasze mięśnie są rozluźnione. U niektórych ludzi język i rozluźnione mięśnie gardła powodują zwężenie dróg oddechowych, co utrudnia oddychanie i może spowodować jego tymczasowe zatrzymanie. Jeśli to nastąpi, mózg powoduje częściowe wybudzenie, co z kolei powoduje ponowne otwarcie dróg oddechowych i uruchamia oddychanie. Wielokrotne wybudzanie się w ciągu nocy może istotnie pogorszyć jakość snu, prowadząc do nadmiernej senności w ciągu dnia.
Dodatkowo każdemu bezdechowi towarzyszy nagły wzrost częstości akcji serca i ciśnienia krwi. Ostatecznie podwyższone ciśnienie krwi (nadciśnienie) utrzymuje się także w stanie czuwania, co zwiększa ryzyko zawału serca lub udaru. Zespół obturacyjnego bezdechu sennego (ang. obstructive sleep apnea syndrome, OSAS) jest powiązany ze zwiększonym ryzykiem zachorowania na cukrzycę, wystąpienia problemów z pamięcią oraz demencji.
Chrapanie jest typowe dla ludzi z OSAS. Hałas w trakcie chrapania spowodowany jest drganiami tkanek w gardle, co sugeruje, że układ oddechowy są potencjalnie niestabilne i dlatego bardziej podatne na opadanie w trakcie snu. Jednakże tylko niewielka liczba spośród chrapiących ma OSAS.
Objawy OSAS mogą występować zarówno w dzień, jak i w nocy:
DZIEŃ
- Nadmierna senność
- Problemy z koncentracją
- Poranny ból głowy
- Zmiany nastroju
- Suchość w ustach
- Impotencja lub obniżone libido
NOC
- Niespokojny sen
- Bezdechy
- Wybudzanie się z dławieniem
- Sny o żywych treściach
- Moczenie nocne
- Potliwość
- Bezsenność
- Ślinienie się i zgrzytanie zębami
Przyczyny
Chorobowość bezdechu sennego wzrasta wraz z wiekiem aż do wieku 60 lat.
Każdy czynnik powodujący zwężenie gardła może zwiększać prawdopodobieństwo wystąpienia OSAS, ponieważ powoduje on łatwiejsze zapadanie się dróg oddechowych podczas wykonywania wdechu. Mogą do tego również przyczyniać się inne kwestie, takie jak łatwość wybudzania się.
CZYNNIKI ŚRODOWISKOWE
Istnieją czynniki zewnętrzne lub związane z trybem życia, które przyczyniają się do występowania OSAS i które można łagodzić:
- Umiarkowana lub znaczna otyłość jest głównym czynnikiem ryzyka, jeśli towarzyszy jej obecność dużej ilości tkanki tłuszczowej wokół gardła. Otyłość występuje u 60-90% osób z OSAS i jest najczęstszym czynnikiem ryzyka u dorosłych.
- Palenie tytoniu i picie alkoholu wiązano z większą częstością występowania chrapania i bezdechu sennego.
- Niedrożność nosa: ciężka niedrożność nosa, spowodowana alergią lub innymi czynnikami, może utrudniać oddychanie i pogarszać OSAS, zwłaszcza u dzieci.
CZYNNIKI GENETYCZNE
Prawdopodobieństwo rozwoju bezdechu sennego u niektórych osób jest większe, co wynika z posiadanych przez nie genów.
- Bezdech senny występuje częściej u mężczyzn niż u kobiet.
- Określone typy wrodzonej struktury kości twarzy są związane z wąskim gardłem i predysponują do wystąpienia OSAS; najczęstszą z nich jest cofnięty podbródek. Pewne choroby genetyczne, takie jak zespół Downa, także predysponują do OSAS.
- OSAS występuje także u dzieci. Najpowszechniejszym czynnikiem sprawczym jest wówczas powiększenie migdałków podniebiennych. U niektórych dzieci i dorosłych ciężkie przekrwienie nosa może nasilać problem.
- Migdałki i trzeci migdałek: OSAS występuje również u dzieci, a najczęstszym wywołującym bezdech czynnikiem jest powiększenie migdałków (łącznie z trzecim migdałkiem). Trzeci migdałek składa się z niewielkich fragmentów tkanki na końcu jamy nosowej, które mogą powiększać się, blokując drogi oddechowe i utrudniając oddychanie.
- Problemy z kontrolowaniem oddychania: u niektórych osób występuje dziedziczne zaburzenie regulacji snu przez mózg, co powoduje skłonność do niestabilnych wzorców oddychania. Jednakże na kontrolowanie oddychania i możliwość wystąpienia OSAS mają także wpływ czynniki inne niż genetyczne, leki lub schorzenia.
Profilaktyka
Zmiany stylu życia, takie jak utrata masy ciała oraz ograniczenie spożycia alkoholu i ilości wypalanych papierosów, mogą zapobiec wystąpieniu problemu.
Ponadto pomocne może być utrzymywanie właściwej higieny snu, czyli stałe pory snu i unikanie stymulantów przed zaśnięciem.
Diagnoza
OSAS podejrzewa się często na podstawie objawów i badania klinicznego, jednakże w większości przypadków w celu potwierdzenia niezbędna jest obserwacja w ciągu nocy. Szczegółowe badanie snu, tzw. polisomnografia, rejestruje fale mózgowe, aktywność mięśni, ruchy gałek ocznych, aktywność serca, ruchy klatki piersiowej, przepływ powietrza przez nos i usta oraz poziom tlenu we krwi (oksymetria).
To szczegółowe badanie wykonuje się w pracowni badań snu, ale u większości osób z podejrzeniem OSAS prostsze badania można wykonać za pomocą urządzeń przenośnych, często w domu pacjenta. Dostępnych jest obecnie kilka różnych urządzeń przeznaczonych do zapisu różnych kombinacji poziomów tlenu we krwi, ruchów klatki piersiowej, przepływu powietrza i częstości akcji serca. Obejmuje to domowy test rejestracji bezdechu (ang. homes sleep apnoea testing, HSAT), zwany także monitorowaniem czynności serca i oddechu. Jest to uproszczony test, podczas którego rejestrowane są ważne informacje dotyczące oddychania i czynności serca podczas snu.
Poziom senności w ciągu dnia ocenia się za pomocą kwestionariusza nazywanego skalą senności Epworth. W kwestionariuszu tym pytany ma ocenić prawdopodobieństwo zaśnięcia w trakcie codziennych czynności. Objawy bezdechu sennego, takie jak chrapanie i zaobserwowane bezdechy są często zgłaszane przez osobę śpiącą z pacjentem.
Leczenie
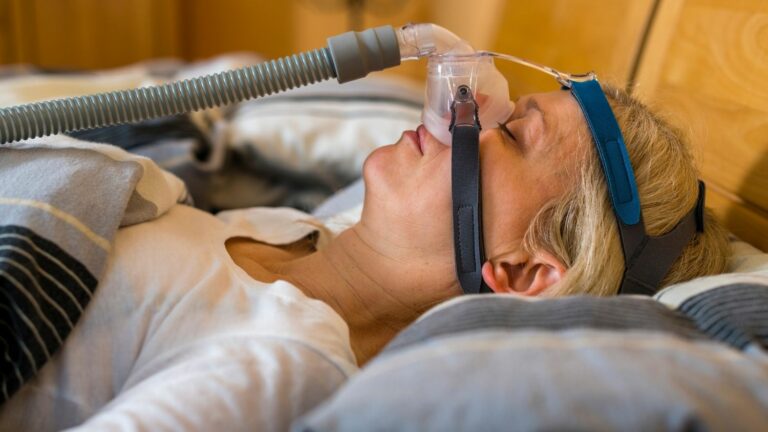
Najbardziej skuteczną metodą leczenia bezdechu sennego jest ciągłe dodatnie ciśnienie w drogach oddechowych (CPAP) – metoda prosta i tania. Taka forma terapii wiąże się ze stosowaniem urządzenia, które generuje przepływ powietrza przez maskę do nosa (lub nosa i ust) pod ciśnieniem, które można dostosować w celu utrzymania drożności gardła w nocy. Aby korzystny wpływ był trwały, urządzenia tego należy używać codziennie. Inne opcje to urządzenie noszone w jamie ustnej i wysuwające żuchwę do przodu lub, jeśli właściwe, chirurgiczne usunięcie migdałków podniebiennych.
Wkładki doustne (ang. mandibular advancement devices, MAD) to nakładki na zęby. Wkłada się je do jamy ustnej w celu wysunięcia do przodu dolnej szczęki i utrzymania otwartych dróg oddechowych. Wkładki te są najskuteczniejsze w zapobieganiu chrapania i mogą być zalecane w przypadku łagodnego OSAS lub u osób z cięższym OSAS, które nie tolerują terapii CPAP.
Terapia pozycyjna i miofunkcjonalna służy poprawie działania mięśni gardła i jamy ustnej. Terapia pozycyjna polega na przyjmowaniu podczas snu pozycji, które ułatwiają utrzymywanie otwartych dróg oddechowych (na przykład unikanie spania na wznak). Terapia miofunkcjonalna obejmuje ćwiczenia wzmacniające mięśnie okolicy jamy ustnej, gardła i języka, by zapobiegać blokowaniu dróg oddechowych podczas snu. Są one zwykle zalecane jako dodatkowe opcje terapeutyczne.
Zabieg chirurgiczny rzadko zalecany jest jako leczenie pierwszej linii u dorosłych poza przypadkami wyraźnej blokady, takiej jak powiększone migdałki, które jednak częściej występują u dzieci. Zaprzestano wykonywania zabiegów polegających na usuwaniu struktur gardła w celu jego poszerzenia, ponieważ ich skuteczność była ograniczona.
Najnowsze badania skupiają się na lekach stosowanych w leczeniu umiarkowanego do ciężkiego OSAS, jednak w praktyce klinicznej nie stosuje się obecnie leków, mimo ich potencjału jako terapii stosowanej w przyszłości.
Stronę zaktualizowano w 2025 roku.