Rak płuca
Rak płuca (potocznie zwany rakiem płuc) to nowotwór tchawicy, dróg oddechowych (oskrzeli) lub pęcherzyków płucnych. Na tej stronie przyjrzymy się dwóm głównym typom raka płuca, które występują najczęściej.
Content Table
Istnieją dwa główne typy raka płuca:
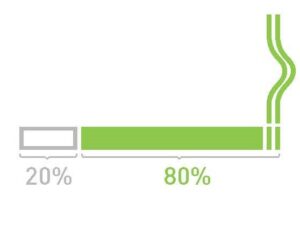
Niedrobnokomórkowy rak płuca (NDRP), który zazwyczaj odpowiada za 80 na 100 przypadków raka płuca (czyli 80%). Najczęstszymi postaciami niedrobnokomórkowego raka płuca są gruczolakorak i rak płaskonabłonkowy. Rzadsze postacie raka płuca opisano w naszej karcie informacyjnej dotyczącej rzadkich typów raka płuca.
Drobnokomórkowy rak płuca (DKRP). Około 20 na 100 przypadków raka płuca to DKRP.
Informacje na temat międzybłoniaka opłucnej znajdują się na innej stronie. Jest to rodzaj raka, który rozwija się w błonie otaczającej płuca i zwykle powstaje na skutek wdychania pyłu azbestowego. Przeczytaj więcej o międzybłoniaku opłucnej i innych zawodowych chorobach płuc.
Istnieje kilka różnych rodzajów raka płuca, często nazywanych podtypami raka płuca. Niektóre podtypy występują częściej niż pozostałe.
Czynniki ryzyka
Palenie tytoniu jest powiązane z ponad 80% przypadków raka płuca, jednak zachorować mogą także osoby, które nigdy nie paliły ani nie były narażone na bierne palenie. Zapoznaj się z naszymi informacjami na temat czynników ryzyka związanych z paleniem tytoniu i biernym paleniem.
Inne przyczyny obejmują ekspozycję na:
- Zanieczyszczone powietrze (w tym spaliny z silników Diesla)
- Czynniki szkodliwe w miejscu pracy (azbest, pył drzewny, opary spawalnicze, arsen, metale przemysłowe – np. beryl i chrom)
- Skażenia powietrza w pomieszczeniach zamkniętych (radon, dym ze spalania węgla)
Mogą istnieć także inne przyczyny i prawdopodobnie więcej tych przyczyn zostanie odkrytych w przyszłości.
Podwyższone ryzyko rozwoju raka płuca dotyczy także osób obciążonych następującymi schorzeniami:
- Przewlekła obturacyjna choroba płuc (POChP) i rozedma
- Włóknienie płuc
- Rak głowy i szyi lub rak przełyku (takie same czynniki ryzyka, takie jak palenie)
- Chłoniak lub rak piersi (leczenie radioterapią klatki piersiowej)
- Biorcy przeszczepu płuc
- W niektórych typach raka płuca pewną rolę odgrywają geny. Jeżeli w Twojej rodzinie występował rak płuca, istnieje większe prawdopodobieństwo, że zachorujesz na tę chorobę, ale nie dotyczy to wszystkich.
Objawy
Najczęstsze dolegliwości i objawy związane z rakiem płuca to:
- Przewlekły kaszel (utrzymujący się powyżej 3 tygodni)
- Odkrztuszanie krwi lub pasemek krwi w plwocinie
- Chudnięcie bez powodu
- Duszność bez powodu
- Brak uczucia głodu
- Zmęczenie
- Ból w klatce piersiowej
- Ból kości
- Ból barku
- Spuchnięcie szyi
- Osłabienie mięśni
- Chrypka (słaby, chropowaty głos lub głos wydobywany z trudem)
- Świst oddechowy (wysoki piszczący dźwięk z powodu blokady dróg oddechowych)
- Tak zwane palce pałeczkowate – obrzmienie palców rąk i stóp
Wczesne objawy często nie są wychwytywane, ponieważ mogą się one wiązać z innymi częstymi schorzeniami. U niektórych osób nie występują żadne objawy. Im wcześniej rak płuca zostanie rozpoznany, tym łatwiej go leczyć. Wczesne wykrycie raka płuca oznacza większy wybór metod leczenia. W razie jakiekolwiek wątpliwości należy skonsultować się z lekarzem. Dotyczy to zwłaszcza osób z grupy podwyższonego ryzyka – patrz część „Czynniki ryzyka”.
Badania przesiewowe w kierunku raka płuca
Badania przesiewowe w kierunku raka płuca polegają na wykonywaniu testów mających na celu wykrycie choroby na wczesnym etapie, zanim wystąpią objawy.
Rozpoznanie
„Osoba, której lekarz powie, że ma raka płuca, najprawdopodobniej nie będzie umiała przyjąć żadnych dalszych informacji. Podczas takiej wizyty dobrze mieć ze sobą opiekuna lub inną osobę towarzyszącą, która będzie „uszami” pacjenta.”
Dan, Irlandia, opiekun
Ogólnie rzecz biorąc, proces diagnozowania raka płuca przebiega następująco: najpierw wykonuje się zdjęcie rentgenowskie i tomografię komputerową (TK) klatki piersiowej (podczas której ciało jest prześwietlane pod różnymi kątami, a następnie komputer tworzy szczegółowy obraz), aby sprawdzić, czy w płucach występują guzy. Lekarz może potwierdzić rozpoznanie raka poprzez pobranie próbek komórek z guza i zbadanie ich (zabieg ten nazywa się biopsją).
Biopsję można wykonać kilkoma sposobami, w większości przypadków w warunkach ambulatoryjnych (nie trzeba zostać w szpitalu):
- Z użyciem kamery wprowadzanej do płuc – zabieg ten nazywa się bronchoskopią. Podczas zabiegu do płuc wprowadzana jest elastyczna rurka, na której końcu znajduje się kamera wideo (tzw. bronchoskop). Rurkę wprowadza się przez nos lub usta. Otrzymasz środek uspokajający, który zadziała odprężająco, a lekarz znieczuli gardło specjalnym aerozolem. Więcej informacji można znaleźć w naszej ulotce informacyjnej dotyczącej bronchoskopii.
- Za pomocą ultrasonografii wewnątrzoskrzelowej (EBUS) – jest to zabieg podobny do bronchoskopii. Bronchoskop jest wyposażony w małą sondę ultradźwiękową, która pomaga lekarzowi dotrzeć do właściwego miejsca w celu pobrania próbki. Miejsce to to zazwyczaj obszar między dwoma płucami, gdzie znajdują się gruczoły (nazywany śródpiersiem).
- Biopsja pod kontrolą tomografii komputerowej (zdjęcia TK pomagają lekarzowi dotrzeć we właściwe miejsce).
- Biopsja pod kontrolą USG (lekarz używa ultrasonografu, aby zidentyfikować właściwy obszar i wprowadzić do niego igłę w celu pobrania próbki biopsyjnej). W miejscu wprowadzenia igły stosuje się znieczulenie miejscowe).
- Zabieg chirurgiczny, w trakcie którego chirurg pobiera próbkę biopsyjną w możliwie jak najmniej inwazyjny sposób. Do tego celu używa się torakoskopu, robota lub wykonuje tradycyjne nacięcie. Zabieg wykonuje się w znieczuleniu ogólnym, a dren umieszczony w klatce piersiowej pozostaje na miejscu przez kilka godzin lub, w niektórych przypadkach, dni, aby płuco mogło ponownie się rozszerzyć.
Ocena stopnia zaawansowania raka płuca
Jeśli lekarz podejrzewa raka płuca, zleci wykonanie badań, które pokażą, jak bardzo nowotwór się rozprzestrzenił. Badania mające na celu określenie stadium dostarczają również przydatnych informacji na temat najlepszego miejsca do pobrania próbki tkanki. Stadium zaawansowania raka płuca jest jednym z czynników, którym kieruje się lekarz, podejmując decyzję o najlepszym sposobie leczenia. Proces ten nazywa się określaniem stadium choroby i może obejmować badanie TK z wykorzystaniem pozytronowej tomografii emisyjnej (PET). Metoda ta polega na połączeniu tomografii komputerowej z pozytronową tomografią emisyjną, podczas której wstrzykuje się dożylnie niewielką ilość radioaktywnego środka kontrastującego w celu wykrycia wszelkich nieprawidłowości w tkankach. W zależności od dostępności badań dodatkowo może zostać przeprowadzone badanie TK jamy brzusznej i mózgu, a także scyntygrafia kości. W rzadkich przypadkach lekarz może zasugerować wykonanie biopsji węzłów chłonnych pachowych i szyjnych.
Informacji na temat stadium raka udzieli lekarz. Stadium jest zależne od wielkości guza, od tego, czy rozprzestrzenił się on na węzły chłonne/gruczoły lub czy występują przerzuty. Proces określania stadium nazywa się czasami TNM (od angielskiego tumor [guz], node [węzeł], metastasis [przerzut]).
Otrzymanie informacji o raku płuca może być druzgocące. Wiele osób chorujących na raka płuca mówiło nam, że możliwość rozmowy z kimś spoza rodziny, jak konsultant lub psycholog, często może pomóc. Jeżeli czujesz, że mogłoby Ci to pomóc, porozmawiaj z lekarzem o dostępnych świadczeniach. Więcej informacji na ten temat znajduje się w punkcie „Odczucia”.
Rokowanie
Rak płuca jest ciężką chorobą. W ostatnich latach znacząco wzrosła liczba dostępnych opcji leczenia i podejmowane są liczne działania mające na celu zapewnienie ludziom dłuższego życia w lepszej jakości. Większość informacji dotyczących rokowań podaje się w formie „wskaźnika przeżycia 5-letniego”. Termin ten jest często używany przez pracowników opieki zdrowotnej i odnosi się do liczby osób, które przeżyły pięć lub więcej lat od momentu rozpoznania danego typu raka płuca.
Należy jednak pamiętać, że każdy człowiek jest inny i dany nowotwór może nie reagować na leczenie w ten sam sposób, co u innej osoby. Statystyki niekoniecznie odzwierciedlają to, co faktycznie się wydarzy. Rokowania należy traktować jako wskazówkę i omówić je ze swoim lekarzem.
„Nie przywiązuj się do statystyk. Nie jesteś tylko cyferką. Ważna jest umiejętność zrównoważenia wszystkich negatywnych informacji poprzez przeglądanie pozytywnych stron internetowych, które mogą dać nadzieję.”
Tom, Wielka Brytania, choruje na raka płuca
Leczenie
„Bardzo ważne jest, aby każdy zachował nadzieję od momentu rozpoznania, gdyż cały czas odkrywamy nowe metody leczenia. Leczenie, które stosuję, nie było dostępne trzy lata temu, a teraz jest uważane za przestarzałe, więc nie traćcie nadziei”.
Tom, Wielka Brytania, choruje na raka płuca
Istnieje kilka różnych typów raka płuca, wymagających różnych metod leczenia. Plan leczenia będzie zależeć od typu i stadium raka, ogólnego stanu zdrowia i osobistych preferencji pacjenta. Leczenie może być ukierunkowane albo na wyleczenie raka płuca, albo na wydłużenie i poprawę jakości życia chorych (opieka paliatywna).
-
Zespoły multidyscyplinarne
W niektórych krajach europejskich decyzję o leczeniu i jego rodzaju podejmuje panel ekspertów w tej dziedzinie, nazywany zespołem multidyscyplinarnym. W skład zespołu multidyscyplinarnego wchodzą zazwyczaj:
- lekarz chorób płuc (specjalizujący się w chorobach płuc);
- chirurg klatki piersiowej;
- onkolog;
- radioterapeuta onkologiczny;
- radioterapeuta;
- patomorfolog (lekarz, który bada próbkę biopsyjną i określa typ nowotworu);
- radiolog (specjalizujący się w obrazowaniu płuc);
- specjalista medycyny nuklearnej (specjalizujący się w opisywaniu badań PET CT);
- biolog molekularny;
- lekarz opieki paliatywnej (specjalizujący się w opiece nad osobami cierpiącymi na ból i ograniczenie sprawności z powodu raka płuca);
- psycholog;
- pielęgniarka (specjalizująca się w opiece nad chorymi na raka płuca).
Zespoły multidyscyplinarne są coraz częściej stosowaną opcją w przypadku leczenia raka płuca. Jednak w niektórych krajach nie obejmują one wszystkich wymienionych tutaj specjalistów. Jeśli jesteś pod opieką zespołu multidyscyplinarnego, najczęściej oznacza to, że jeden lub dwóch pracowników opieki zdrowotnej to główne osoby do kontaktu. Możesz również udać się do innych pracowników opieki zdrowotnej w celu uzyskania konkretnych informacji o leczeniu.
W wielu krajach decyzję o leczeniu podejmuje jeden lekarz, zwykle specjalista ds. chorób płuc, nazywany często pulmonologiem lub lekarzem chorób płuc.
-
Zabieg chirurgiczny
Jeśli stan Twojego zdrowia pozwala na zabieg chirurgiczny, a guz nie rozprzestrzenił się poza płuca, może być dostępna opcja usunięcia guza.
Leczenie chirurgiczne stosuje się głównie w przypadku wczesnego stadium niedrobnokomórkowego raka płuca (NDRP). Jeśli jednak u pacjenta rozpoznano drobnokomórkowego raka płuca (DKRP) w bardzo wczesnym stadium i nie ma jeszcze przerzutów, niektórzy lekarze mogą zasugerować zabieg chirurgiczny. Jeśli rak się rozprzestrzenił, najprawdopodobniej nie będzie to właściwa opcja leczenia.
Płuca składają się z różnych części zwanych „płatami”, przy czym w prawym płucu są trzy, a w lewym dwa płaty. Najczęściej przeprowadzanym zabiegiem chirurgicznym w przypadku raka płuca jest lobektomia. Chirurg całkowicie usuwa część (płat) płuca, w którym znajduje się nowotwór, oraz otaczające go węzły chłonne, na które nowotwór może się rozprzestrzenić. Czasami usuwa się mniejszą część płata. Zabieg ten nazywa się „segmentektomią” lub „resekcją klinową”. Czasami usuwa się całe płuco (pneumonektomia). Zakres resekcji zależy od wielkości guza, wyników badań oddechowych wykonanych przed zabiegiem, stanu sprawności pacjenta i jego ogólnego stanu zdrowia.
Na czas trwania zabiegu pacjent otrzymuje leki, które powodują, że zasypia (znieczulenie ogólne), a po zabiegu stosuje się leki przeciwbólowe.
Przed zabiegiem niekiedy stosuje się chemioterapię, immunoterapię lub doustne leczenie celowane w celu jak największego ograniczenia rozmiaru guza. Dzięki temu można go będzie łatwiej usunąć chirurgicznie. Czasami przed zabiegiem proponuje się również radioterapię.
Opracowano nowe techniki chirurgiczne usuwania nowotworów. Są one mniej inwazyjne, co oznacza, że podczas zabiegu dochodzi do mniejszych uszkodzeń tkanek. Jest to, między innymi, zabieg laparoskopowy, zwany także wideochirurgią klatki piersiowej (VATS), w ramach którego przez niewielkie nacięcia w klatce piersiowej wprowadza się niewielką kamerę i narzędzia, aby pomóc chirurgowi w trakcie operacji. Czas rekonwalescencji po zabiegu laparoskopowym jest krótszy, więc jest on dostępny dla większej liczby osób.
W niektórych ośrodkach oferuje się zabiegi chirurgiczne z użyciem robota, w trakcie których przez kilka małych nacięć w klatce piersiowej wprowadza się małą kamerę wideo i narzędzia, a następnie zabieg jest wykonywany przez urządzenie robotyczne, którym z kolei steruje chirurg. W tym przypadku chirurg nie ma bezpośredniego kontaktu z klatką piersiową pacjenta, ale przeprowadza zabieg za pomocą urządzenia robotycznego. Metoda ta nie jest jeszcze standardem opieki, ale może być oferowana przez niektóre ośrodki.
Zabieg chirurgiczny nie zawsze jest najlepszą opcją dla każdego – lepszym rozwiązaniem może być leczenie raka płuca ogólnoustrojowo (chemioterapia, immunoterapia, leki celowane lub ich skojarzenia), co często zależy od lokalizacji guza i jego stadium zaawansowania. Lekarz zawsze omawia różne opcje leczenia z pacjentem.
-
Chemioterapia
Chemioterapia (nazywana również „chemią”) polega na stosowaniu leków. Jej działanie polega na spowolnieniu wzrostu guza i niszczeniu komórek nowotworowych w innych częściach ciała.
Leki można podawać przez różny okres, we wstrzyknięciu lub z użyciem kroplówki lub pompy dożylnej. Niektóre leki podaje się również doustnie, w postaci tabletek. Chemioterapię zazwyczaj podaje się ambulatoryjnie, co trzy lub cztery tygodnie.
Większość leków stosowanych w ramach chemioterapii powoduje skutki uboczne, a najczęstszymi są nudności i wymioty. W związku z tym podaje się leki przeciwwymiotne. Inne skutki uboczne mogą obejmować wypadanie włosów (włosy odrastają po zakończeniu leczenia), większe niż zwykle uczucie zmęczenia, utratę apetytu lub zaburzenia smaku. Dostępne są leki, które mogą pomóc w łagodzeniu tych skutków ubocznych.
Chemioterapia wpływa na ludzi w różny sposób, dlatego trudno z góry przewidzieć, jaki wpływ będzie miała na konkretną osobę. Wiele osób jest w stanie kontynuować swoje codzienne aktywności w trakcie leczenia.
Podobnie jak pacjenci z różnymi typami raka płuca reagują odmiennie na leczenie chirurgiczne, możliwe jest dostosowanie chemioterapii w zależności od typu nowotworu, na jaki choruje dana osoba.
W miarę jak specjaliści zdobywali coraz większą wiedzę na temat biologii raka płuca, udało im się również opracować nowe leki, które oddziałują na konkretne typy nowotworów. Są to tak zwane leki biologiczne (celowane).
W zależności od typu raka płuca poddaje się pobraną podczas biopsji próbkę dodatkowym badaniom w celu sprawdzenia, czy wskazane byłoby zastosowanie konkretnych leków celowanych.
-
Leki celowane i immunoterapia
Leki celowane stosowane w przypadku określonych typów raka płuca mają postać tabletek i są to na przykład inhibitory EGFR (receptora czynnika wzrostu naskórka) lub ALK (kinazy chłoniaka anaplastycznego). Leki te blokują wzrost komórek rakowych i mogą kontrolować ten proces przez długi czas. Tabletki przyjmuje się w domu, bez konieczności udania się do szpitala, jak w przypadku chemioterapii lub radioterapii. Leki celowane z reguły powodują mniej skutków ubocznych niż inne rodzaje leczenia.
Nie każdy odniesie korzyści z leków celowanych, ponieważ zależy to od typu nowotworu. Dostęp do tych leków może również zależeć od zaleceń dotyczących leczenia raka płuca obowiązujących w danym kraju oraz od finansowania przez krajowe systemy opieki zdrowotnej.
Immunoterapia (rodzaj leczenia biologicznego) to metoda leczenia polegająca na wzmocnieniu naszego naturalnego układu odpornościowego w celu zwalczania nowotworów.
Aby dowiedzieć się, czy dany typ raka płuca można leczyć z zastosowaniem leków celowanych, konieczne będzie wykonanie molekularnego badania diagnostycznego. Testy te pozwalają ocenić markery biologiczne w próbce tkanki guza i dowiedzieć się więcej na temat tego, czy konkretny lek lub leczenie celowane będą skuteczne. W niektórych przypadkach w celu wyboru leczenia można zastosować również biopsję płynną, która pozwala ocenić zmiany molekularne we krwi.
Badanie to może zostać wykonane w momencie postawienia rozpoznania lub na późniejszym etapie leczenia. Porozmawiaj ze swoim specjalistą, aby dowiedzieć się, czy może on zlecić badania molekularne.
-
Radioterapia
Radioterapia może być stosowana jako jedyne leczenie, po zabiegu chirurgicznym lub w skojarzeniu z chemioterapią. Istnieje wiele różnych form radioterapii, wykorzystujących różne techniki, dawki i czasy naświetlania.
Jeśli guz jest we wczesnym stadium i nie możesz poddać się zabiegowi chirurgicznemu (płuca nie pracują tak dobrze, jak powinny, lub cierpisz na inne ciężkie choroby zwiększające ryzyko podczas operacji), jedną z opcji może być nowoczesna radioterapia zwana SABR (stereotaktyczna radioterapia ablacyjna). Jest to metoda niemal tak skuteczna jak zabieg chirurgiczny, pozwalająca dodatkowo ograniczyć uszkodzenia obszarów otaczających guz.
Radioterapia polega na wykorzystaniu promieni rentgenowskich o wysokiej energii w celu zniszczenia komórek nowotworowych. Zazwyczaj leczenie przeprowadza się codziennie, pięć dni w tygodniu, przez około sześć tygodni.
Zabieg nie wymaga znieczulenia. Podczas zabiegu pacjent leży na stole, a urządzenie dostarczające promieniowanie (akcelerator liniowy) porusza się wokół niego pod różnymi kątami.
Krótkotrwałe skutki uboczne mogą obejmować stan zapalny skóry (obrzęk i bolesność), ból gardła i trudności w przełykaniu, kaszel i duszność. U większości osób nie występują żadne długotrwałe skutki uboczne, chociaż u niektórych może wystąpić obrzęk i ból płuc (tzw. popromienne zapalenie płuc), które leczy się sterydami.
Po operacji usunięcia guza może również zostać zastosowana radioterapia jako dodatkowe leczenie, aby upewnić się, że zniszczono wszelkie pozostałe komórki nowotworowe.
Czasami radioterapię przepisuje się również w celu złagodzenia objawów, np. usunięcia blokad w tchawicy i ułatwienia oddychania. Ten rodzaj radioterapii jest bardziej powszechny i nie jest tak ściśle ukierunkowany jak inne formy radioterapii. Zazwyczaj jest on stosowany jako jedyne leczenie lub w skojarzeniu z chemioterapią. W niektórych przypadkach, jeśli choroba się rozprzestrzeniła, może zostać zaproponowana radioterapia w celu leczenia obszarów poza płucami, na przykład mózgu lub kości.
-
Opieka paliatywna
Opieka paliatywna ma na celu poprawę jakości życia osób dotkniętych ciężkimi chorobami, takimi jak rak płuca, oraz członków ich rodzin.
Opieka paliatywna nie wyleczy choroby, ale może łagodzić i leczyć objawy oraz skutki uboczne. Jest ona oferowana w połączeniu z innymi metodami leczenia.
Czasami opieka paliatywna może być minimalnie inwazyjna i obejmować leczenie niedrożności dróg oddechowych za pomocą stentów lub lasera przy użyciu bronchoskopu.
Dostęp do usług opieki paliatywnej może pomóc osobom dotkniętym rakiem płuca żyć jak najlepiej.
Z opieki paliatywnej można skorzystać na każdym etapie choroby, od momentu rozpoznania. Może ona przynieść ulgę w bólu, nudnościach i innych objawach, a także zapewnić wsparcie i komfort osobom dotkniętym rakiem płuca. Obejmuje ona troszczenie się o potrzeby fizyczne, emocjonalne i duchowe ludzi w najlepszy możliwy sposób.
Opieka paliatywna może być świadczona w wielu miejscach, takich jak szpitale, ośrodki opieki społecznej i hospicja. Wiedząc, z jakiego rodzaju wsparcia w ramach opieki paliatywnej można skorzystać, możesz podjąć decyzje dotyczące opieki, jaką chcesz otrzymywać teraz i w przyszłości.
Porozmawiaj o tym z pracownikiem opieki zdrowotnej. Zadaj pytania i podziel się obawami dotyczącymi teraźniejszości i przyszłości. Możesz również porozmawiać o tym z rodziną i przyjaciółmi. Jeśli będą wiedzieć, co czujesz, będą w stanie lepiej cię wspierać.
„Dzięki opiece hospicjum domowego udało mi się znacznie złagodzić duszność, a ból również bardzo zmalał. Rozmowa z pielęgniarką opieki paliatywnej pomogła mi zrozumieć, że mam jeszcze dużo życia przed sobą i teraz znów z radością czekam na każdy dzień”.
Mary, Irlandia, choruje na raka płuca
Badania kliniczne
Badania kliniczne to rodzaj badań naukowych, które pomagają ocenić skuteczność leków u różnych osób. Często obejmują one potencjalne nowe metody leczenia i mogą stanowić ważną opcję, szczególnie wtedy, gdy nie da się zastosować innych konwencjonalnych metod.
W Europie prowadzi się wiele badań klinicznych nad rakiem płuca. Jeśli chcesz dowiedzieć się więcej na temat udziału w badaniu klinicznym, porozmawiaj z pracownikiem opieki zdrowotnej. Więcej informacji znajduje się pod poniższymi linkami:
Dowiedz się więcej o grupie doradczej ELF dla pacjentów z rakiem płuca
Jeśli masz osobiste doświadczenie z rakiem płuca i chcesz przyczynić się do poprawy diagnostyki, leczenia i opieki, dowiedz się więcej o naszej grupie doradczej dla pacjentów z rakiem płuca i tego, jak się zaangażować w jej działania.
Więcej informacjiŻycie z rakiem płuca
Odczucia
„Przeważnie dystansowałam się od moich emocji: był tam jakiś lęk, ale nie pozwalałam mu się przebić. Byłam emocjonalnie zawieszona, zamrożona, skupiona tylko na tym, co było do zrobienia. Nie płakałam, bo czułam, że kiedy już zacznę, to nigdy nie będą mogła przestać.”
Margaret, Wielka Brytania, choruje na raka płuca
Rozpoznanie raka płuca może wywołać skutki emocjonalne na równi z fizycznymi. Możesz stwierdzić, że doświadczasz negatywnych, denerwujących i mieszanych uczuć.
Ważne jest, aby pamiętać, że nie Ty jeden/jedna przez to przechodzisz. Istnieje wiele internetowych i realnych grup wsparcia dla osób w Twojej sytuacji, gdzie możesz porozmawiać i poznać doświadczenia innych osób z rakiem płuca oraz stworzyć własną grupę wsparcia. Zobacz grupę wsparcia na stronie internetowej dotyczącej priorytetów pacjenta chorującego na raka płuca.
Pomocna może być rozmowa o swoich odczuciach z przyjaciółmi i rodziną. Dla nich to też trudny czas, a ich odczucia mogą być podobne lub różne od Twoich.
Przydatna może być także rozmowa z terapeutą lub psychologiem – mogą oni dostarczyć narzędzi ułatwiających radzenie sobie z odczuciami. Czasami rozmowa z osobą obcą jest łatwiejsza (a może po prostu nie masz rodziny czy przyjaciół, którzy mogliby Cię wesprzeć). Terapeuta/psycholog może udostępnić Ci przestrzeń do rozmowy i przemyślenia swojego samopoczucia.
Poproś lekarza o wskazówki, jak radzić sobie z emocjami. Zapytaj o dostęp do pomocy psychologicznej.
„Rak to choroba, z którą możesz żyć lub którą możesz przezwyciężyć. Wierzę, że pozytywne nastawienie do leczenia i zaufanie do lekarza może czynić cuda.”
Natalia, Polska, choruje na raka płuca
„Ciesz się każdym dniem. Zawsze za dużo pracowałem, ale teraz zmęczenie spowodowało, że zwolniłem tempo i spędzam więcej czasu z rodziną. Mam także świadomość, że mój poziom energii może spaść, dlatego mam większą świadomość zapotrzebowania na okresy odpoczynku w ciągu dnia.”
Tom, Wielka Brytania
Jest wiele rzeczy, które można robić, aby sobie na co dzień pomagać:
Rzuć palenie
Jeśli palisz i zdiagnozowano u ciebie raka płuca, rzucenie palenia może poprawić rokowania i jakość życia.
Zdrowo się odżywiaj
Staraj się stosować dietę, która ułatwi Ci utrzymanie masy ciała w zdrowych granicach oraz dostarczy wszystkich substancji odżywczych, których potrzebuje Twój organizm (białek, owoców i warzyw). Możesz stwierdzić, że niektóre pokarmy nasilają skutki uboczne leczenia – staraj się ich unikać. Porozmawiaj z personelem medycznym, jeżeli potrzebujesz porady w tej kwestii.
Wysiłek fizyczny
Wykazano, że aktywność fizyczna jest bardzo korzystna dla osób chorujących na raka płuca, niezależnie od stopnia zaawansowania nowotworu. Kiedy możesz, staraj się być tak aktywny/a, jak to możliwe – na przykład idąc, a nie jadąc do sklepu, ćwicząc jogę czy pływając. Twój lekarz powinien pomóc Ci opracować dopasowany plan ćwiczeń.
Rób to, co lubisz
Staraj się kontynuować zajęcia, które sprawiają Ci przyjemność, np. chodź na zakupy, odwiedzaj przyjaciół, podróżuj. Celem jest prowadzenie jak najbardziej normalnego i wolnego od stresu życia.
Rehabilitacja pulmonologiczna
Zwłaszcza w przypadku, gdy cierpisz również na inne choroby płuc, możesz otrzymać propozycję rehabilitacji pulmonologicznej, jako sposobu poprawy wydolności fizycznej i ograniczenia wpływu objawów choroby na Twoje życie.
Rehabilitacja oddechowa to rodzaj leczenia mający na celu zmniejszenie fizycznego i emocjonalnego wpływu choroby płuc na życie człowieka. Jest to spersonalizowany program łączący ćwiczenia i przekazanie wiedzy na temat sposobów, które mogą pomóc pacjentowi utrzymać jak najlepszy stan zdrowia. Więcej informacji można znaleźć w arkuszu informacyjnym dotyczącym rehabilitacji pulmonologicznej na stronie internetowej ELF.
Istnieją dane potwierdzające, że rehabilitacja pulmonologiczna po operacji u osób leczonych z powodu raka płuca jest możliwa i skuteczna. Może ona pomóc ograniczyć zmęczenie i umożliwić radzenie sobie z większym wysiłkiem.
Radzenie sobie z kwestiami praktycznymi
Konieczne może też być zajęcie się praktycznymi sprawami dotyczącymi Twojej pracy, finansów i aktywności towarzyskiej.
Przygotowanie listy pytań do lekarza lub innego specjalisty może ułatwić zajęcie się tymi sprawami i uzyskanie informacji, jaki rodzaj pomocy jest dostępny.
„Równowaga między pracą i życiem osobistym stała się dla mnie o wiele ważniejsza. Mam szczęście, bo pracuję teraz w niepełnym wymiarze godzin i spędzam dużo więcej czasu z rodziną. Jednocześnie nadal trzeba płacić rachunki, a ja znalazłem szczęśliwy kompromis.”
Tom, Wielka Brytania, choruje na raka płuca
Historie pacjentów
Posłuchaj pacjentów chorych na raka płuca, którzy omawiają szereg kwestii, od badań klinicznych po badania przesiewowe.
Doświadczenia pacjentówMity dotyczące raka płuca
Przy tak dużej ilości informacji w internecie czasami trudno jest ustalić, co jest prawdą. Oto pięć najpopularniejszych mitów na temat raka płuca, które obalamy.
„Diagnoza raka płuca to wyrok śmierci”
Dzięki postępom w badaniach naukowych cały czas pojawiają się nowe metody leczenia, które pomagają wydłużyć życie osób chorujących na raka płuca.
Długość życia danej osoby zależy od wielu czynników.
Jeśli nowotwór zostanie wykryty wystarczająco wcześnie, może być całkowicie wyleczalny, a nawet jeśli nie jest, to nadal można go leczyć, a odsetek odpowiedzi na leczenie jest wysoki.
„Tylko palacze chorują na raka płuca”
Chociaż palenie jest największym czynnikiem ryzyka zachorowania na raka, nie wszystkie osoby, u których rozwinął się rak płuca, paliły.
Narażenie na bierne palenie i inne substancje, takie jak zanieczyszczenia powietrza (w tym gaz radon), zwiększa ryzyko zachorowania.
Liczba osób, u których rozwinął się rak płuca i które nie paliły, różni się w zależności od badania; w jednym z badań wartość ta wynosi 10%, a w innym, nowszym badaniu 28%.
„Badania molekularne nie są odpowiednie przy moim raku płuca”
Badania molekularne mogą pomóc dowiedzieć się więcej o rodzaju raka płuca i zadecydować, które leczenie będzie najskuteczniejsze (np. leczenie celowane).
Jeśli masz niedrobnokomórkowego raka płuca (NSCLC), najprawdopodobniej zalecone zostanie wykonanie badań molekularnych. Czasami istnieje powód, dla którego badania molekularne nie są w danym przypadku wskazane. Jeśli tak jest, trzeba poprosić lekarza o wyjaśnienie.
„To tylko kaszel – dlaczego mam się martwić?”
Pierwszymi objawami raka płuca są często uporczywy kaszel i duszność. Jeśli cierpisz na przewlekły kaszel (trwający dłużej niż trzy tygodnie), skonsultuj się z lekarzem.
„W moim wieku nie choruje się na raka płuca”
Rak płuca występuje częściej u osób starszych (w wieku 60–70 lat), ale może wystąpić również u osób znacznie młodszych i jest diagnozowany u osób w każdym wieku, np. rakowiaki mogą występować u osób młodych.
Przydatne zasoby
Znajdź więcej materiałów związanych z rakiem płuca, w tym wytyczne kliniczne, narzędzia pomagające podejmować decyzje dotyczące leczenia oraz organizacje pacjentów, zasoby i fora w danym kraju.



